
脈の乱れが心配な方、抗凝固薬やアブレーション後の通院先を探している方は、ご相談ください。
心房細動は、不整脈の一種です。心臓には右心房・左心房・右心室・左心室の4つの部屋があり、心房は心室へ血液を送る上側の部屋です。心臓は弱い電気信号で規則正しく動きますが、心房細動では心房の電気が乱れ、心房が細かく震えるように動きます。
心房の電気の乱れは、肺から心臓へ戻る血管である肺静脈の付け根から始まることが多いとされています。心房の中で電気がぐるぐる回るように広がると、心房は1分間に300〜500回ほど興奮し、脈がばらばらになります。
心房が細かく震えても、心室まで同じ速さで動くわけではありません。心房と心室の間には、電気の通り道を調整する房室結節があります。この調整がうまく働く方では症状が乏しく、心室の拍動が速くなりすぎる方では動悸や息切れ、ふらつきが出ます。
脈が速くなりすぎて心臓に負担がかかっていないか、血のかたまりができて脳梗塞につながるリスクがないかを評価します。
心房細動は加齢に伴って増えます。高齢の方だけの病気ではありませんが、年齢とともに心房の筋肉や電気の通り道が変化し、脈の乱れが起こりやすくなります。体質だけでなく、生活習慣病や心臓への負担も関係します。
健診の心電図で「心房細動」「不整脈」「要精密検査」と書かれている場合は、症状がなくても一度確認してください。心房細動は発作のように一時的に出ることがあり、受診時の心電図では見つからないこともあります。
診察では、いつから脈の乱れがあるのか、動悸や息切れの出方、胸の痛み、ふらつき、失神の有無をお聞きします。血圧、糖尿病、腎機能、甲状腺、睡眠、飲酒量、内服薬の種類も把握する必要があります。
症状の出方、持病、薬、生活背景を伺い、脈や血圧をチェックします。
心電図で脈の乱れを確認します。採血や心臓超音波検査も組み合わせます。
脈の管理、血栓予防、専門病院への紹介が必要かを判断します。
心房細動の治療は、脈を落ち着かせる治療と、血栓を防ぐ治療を組み合わせて考えます。動悸の症状が強い方では、発作の回数を減らす薬、脈拍を整える薬、専門病院でのアブレーション治療が選択肢になります。
抗凝固薬は、心房内に血のかたまりができるのを防ぐ薬です。心房細動が時々出る発作性の方でも、持続している方でも、脳梗塞リスクの評価は欠かせません。年齢・心不全・高血圧・糖尿病・脳梗塞の既往・血管病変・性別などを点数化した指標(CHA₂DS₂-VAScスコア)で評価し、必要な方に薬の継続を判断します。
薬の飲み忘れ、出血、腎機能、ほかの薬との飲み合わせが気になる方は、診察時にご相談ください。アブレーション後も、一定期間の薬や定期的な心電図確認が必要になることがあります。
抗凝固薬、脈を整える薬、血圧や脂質の薬などを把握します。
腎機能、肝機能、貧血、血糖、脂質、血圧などを定期的に見ます。
症状や心拍数に応じて、専門病院での治療が必要かをご本人の意思も確認しながら考えます。
特に抗凝固薬は、脳梗塞予防と出血リスクのバランスを見ながら調整します。中止や変更は診察で相談してください。
心房細動で注意したいのは、脈が速い状態が続いて心臓に負担がかかることと、心房内に血のかたまりができやすくなることです。脈が速いまま長く続くと、息切れやだるさが強くなり、心不全につながることがあります。
もう一つは脳梗塞です。心房が震えるように動くと血液がよどみ、血栓ができやすくなります。その血栓が血流に乗って脳の血管をふさぐと、心原性脳塞栓症と呼ばれる脳梗塞を起こします。心房細動による脳梗塞は広範囲に及ぶことが多く、重篤な後遺症につながるケースがあります。
ただし、心房細動があるすべての方が脳梗塞を起こすわけではありません。年齢や持病、心臓の状態を確認し、必要な方に抗凝固薬を使うことが大事です。
脈の乱れを確認する基本の検査です。心房細動が出ていかどうかは心電図で確認が必要です。
受診時に症状が出ていない方や、発作性の不整脈が疑われる方に有用です。日常生活の中で24時間、心電図を継続記録することで、一時的な心房細動を捉えます。実施の可否は診察時にご相談ください。
腎機能、肝機能、貧血、甲状腺、糖尿病、脂質などを確認し、薬の選択やリスク評価に役立てます。
心臓の動き、心房の大きさ、弁の状態をチェックします。心不全や弁膜症の評価にもつながります。
アブレーション、電気的除細動、詳しい検査が必要な場合は、連携医療機関へ紹介します。
※検査の実施可否・対応状況は診察時にご確認ください。
本多内科医院では、循環器内科専門医が心房細動の診療を行います。心房細動が気になる段階の検査から、治療中の薬の確認、血圧や採血データの管理まで、通院しやすい形で継続して診ます。
心房細動は、生活習慣病と一緒に考える病気です。高血圧、糖尿病、脂質異常症を整えることは、心臓病や脳梗塞の予防にもつながります。
発作が続いて苦しい時は、無理に動くと心拍数が上がり、息苦しさが強くなることがあります。処方薬がある方は指示どおりに内服し、症状が強い場合やいつもと違う場合は早めにご相談ください。
院長 本多洋介について:2014年から2024年まで済生会横浜市東部病院循環器内科に勤務し、心不全外来・弁膜症外来も担当していました。心房細動は心不全・弁膜症と深く絡み合う病気です。大病院での経験をもとに、専門的な管理をクリニックの通いやすさで提供します。
健診で心房細動や不整脈を指摘された、脈が飛ぶ、動悸が続く、階段で息切れする、ふらつく。こうした症状がある方は、症状が落ち着いていても一度ご相談ください。
薬の飲み忘れが多い、出血が気になる、脈拍が速い、息切れが増えた、アブレーション後の通院先を探している。治療の見直しや継続管理について相談してください。
受診してください。心房細動は自覚症状がないまま健診で見つかることがあります。症状がなくても、脈の速さ、心臓の状態、脳梗塞リスクの確認が必要です。心電図や採血、心臓超音波検査で今の状態を見て、治療が必要か判断します。
心房細動は発作性に起こることが多く、受診したタイミングで心電図に出ないケースはよくあります。症状が繰り返す場合は、24時間心電図(ホルター心電図)で日常生活中の脈を記録する検査を検討します。「脈が飛ぶ」「不規則な感じ」が続く方は、まずご相談ください。
当院では「スマートウォッチ外来」として、Apple Watchなどで心電図の異常を指摘された方の診察を行っています。スマートウォッチの計測は確定診断にはなりませんが、心電図・採血・心臓超音波検査で正式に確認できます。表示が出た方は一度ご相談ください。
加齢に伴う心房の変化、肺静脈の付け根から起こる異常な電気、高血圧や糖尿病などの生活習慣病、心不全、弁膜症、甲状腺の病気、飲酒、睡眠時無呼吸などが関係します。原因が一つに決まらない方も多く、診察で背景を整理します。
薬の種類と目的によって変わります。抗凝固薬は脳梗塞予防のために使い、年齢や持病、腎機能、出血リスクを見ながら続け方を決めます。脈を整える薬は症状や心拍数で調整します。自己判断で中止せず、診察で相談してください。
アブレーションは、心房細動の原因になりやすい肺静脈周囲の電気を遮断する治療です。発作性心房細動や症状が強い方で選択肢になります。すべての方に必要な治療ではなく、年齢、心房の大きさ、持病、症状を見て専門病院と相談します。
発作中に無理に動くと心拍数が上がり、息苦しさやふらつきが強くなることがあります。処方薬がある方は指示どおり内服し、安静にしてください。強い胸痛、失神、片側の手足の麻痺、ろれつが回らない症状がある時は救急受診が必要です。
本多内科医院は、神奈川区/反町/東神奈川周辺の内科・循環器内科クリニックです。
気になる症状がある方も、治療中の方も、診療時間内にお越しください。
反町駅徒歩4分 / 東神奈川駅徒歩12分 / 土曜午前も診療
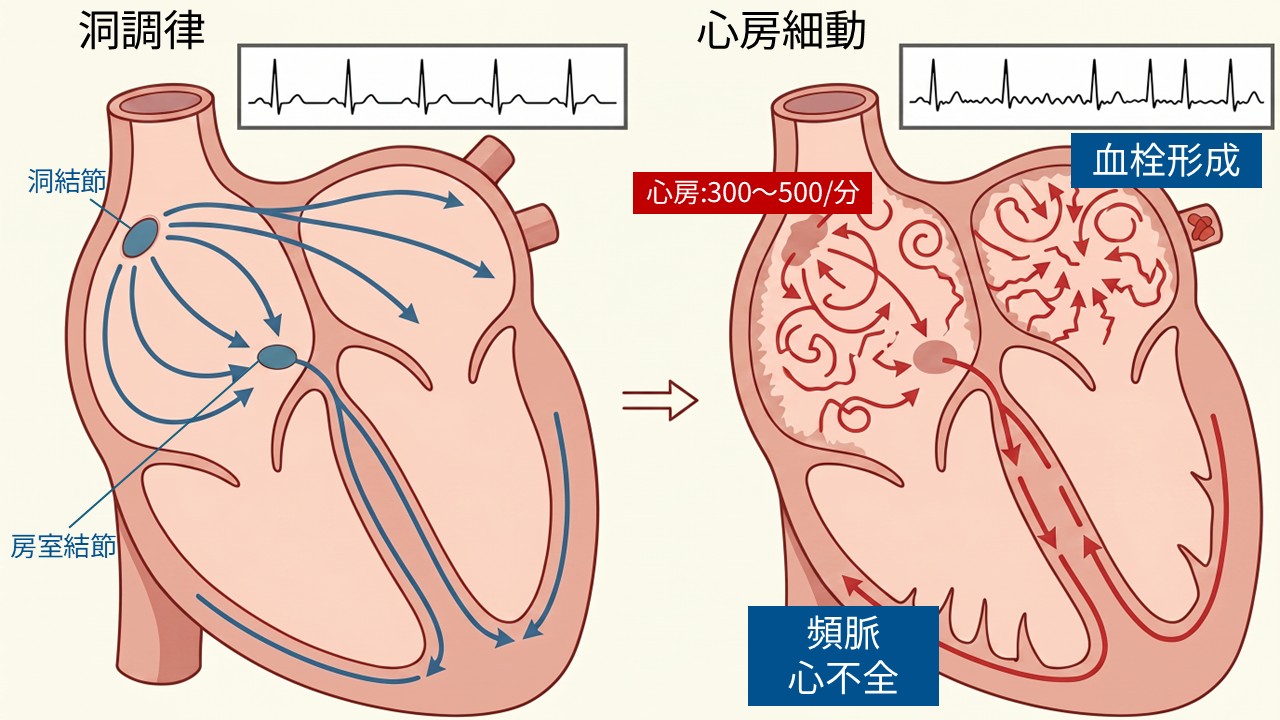
心房細動では、心房の電気信号が乱れ、脈が不規則になります。